Tác giả: Trần Đình Bình, Trần Khánh Toàn, Trần Thanh Loan
Trường Đại học Y-Dược, Đại học Huế
Các loại vacxin trong chương trình tiêm chủng mở rộng được triển khai tiêm cho trẻ từ 2 tháng tuổi, đặc biệt vacxin BCG phòng lao và vacxin phòng viêm gan do virus B được tiêm sớm hơn, ngay lúc sơ sinh hoặc trễ hơn trong tháng đầu tiên. Vacxin phòng viêm gan virus B được khuyến cáo tiêm trong vòng 24 giờ đầu sau khi sinh là thời gian vàng để phòng bệnh [1], [2]. Vậy những lý do và những căn cứ khoa học nào để khẳng định thời điểm tiêm vacxin như vậy là phù hợp? Liệu hệ miễn dịch của trẻ sơ sinh đã đủ điều kiện để tạo nên những đáp ứng miễn dịch mong muốn cho cơ thể?
- Hoạt động của hệ miễn dịch ở trẻ sơ sinh
Hình 1. Cách hệ miễn dịch bảo vệ cơ thể khỏi các tác nhân gây bệnh [1].
Hệ miễn dịch của trẻ sơ sinh và trẻ nhỏ là hệ thống bảo vệ tự nhiên của trẻ trước các tác nhân gây bệnh như vi khuẩn, virus, ký sinh trùng,… và các yếu tố môi trường độc hại khác. Cũng tương tự như ở người trưởng thành, hoạt động của hệ miễn dịch ở trẻ sơ sinh cũng bao gồm 2 hai loại:
1.1. Miễn dịch bẩm sinh: là miễn dịch được hình thành sẵn từ khi cơ thể mới sinh ra, cơ chế bảo vệ này bao gồm một loạt các yếu tố của cơ thể trẻ sơ sinh bên cạnh sự tiếp nhận các kháng thể từ mẹ truyền sang:
+ Hệ thống bảo vệ tự nhiên của cơ thể trẻ là một loạt các yếu tố đáp ứng sớm và nhanh với sự xâm nhiễm của vi sinh vật gây bệnh. Các thành viên của cơ chế đáp ứng này gồm: da và niêm mạc, phản ứng viêm, bạch cầu trung tính, đại thực bào, các kháng thể tự nhiên, bổ thể, propecdin, interferon. Quá trình của sự đáp ứng này:
– Luôn luôn có mặt và sẵn sàng: Đó là hàng rào da và niêm mạc (biểu mô của đường hô hấp, tiêu hoá, sinh dục…). Bằng cơ chế cơ học (hàng rào), cơ chế hoá học (pH acid, lysozyme từ các tuyến), cơ chế sinh học (cạnh tranh nguồn dinh dưỡng của vi khuẩn chí, giao hoán vi khuẩn)…Vi sinh vật không thể xâm nhập được qua da và niêm mạc lành lặn, chỉ khi da và niêm mạc bị tổn thương (trầy, xước, mất da…) thì vi sinh vật mới xuyên qua được rào cản này để vào bên trong cơ thể (ngoại trừ Papillomavirus người, có thể xâm nhập vào da bình thường, gây ra mụn cóc; một số ký sinh trùng (ví dụ, Schistosoma mansoni, Strongyloides stercoralis…có thể trực tiếp xuyên qua da và niêm mạc lành).
– Huy động đồng loạt nhiều thành phần tham gia, gây ra phản ứng viêm để ngăn chặn sự xâm nhiễm và lan tràn của vi sinh vật gây bệnh. Ngay sau khi vượt qua hàng rào da và niêm mạc, vi sinh vật sẽ tiếp cận và kích hoạt nhóm tế bào đầu tiên là mastocyte và đại thực bào tại chỗ, các tế bào này lập tức sản sinh các chất có hoạt tính sinh học như histamin, serotonin, các cytokine và các các men gây phân hủy tổ chức, các chất này có tác dụng giãn mạch, hoá hướng động nên sẽ huy động các tế bào khác của hệ miễn dịch đến tập trung tại ổ viêm như bạch cầu đa nhân trung tính, các đại thực bào, các lympho bào, tế bào diệt tự nhiên (NK), các thành phần khác (bổ thể, kháng thể tự nhiên, propecdin, fibrinogen…). Tế bào lympho T đóng vai trò quan trọng trong phản ứng này. Khi phát hiện sự xâm nhập của vi khuẩn, virus hoặc các chất lạ vào cơ thể, các tế bào T sẽ nhận diện và phản ứng với những tác nhân này bằng cách sản xuất các cytokine (như TNF-alpha, IL-1, IL-6) và chất trung gian viêm khác, làm hoạt hóa các tế bào miễn dịch xung quanh và làm tăng cường độ của phản ứng viêm. Vào khoảng tuần thứ 14 của thai kỳ, tuyến ức ở thai nhi hoạt động, và các tế bào gốc tạo máu sản xuất ra tế bào lympho tập trung tại tuyến ức để phát triển và vì vậy, vào thời điểm này, tế bào T có mặt trong gan và lách của thai nhi, cho thấy các tế bào T trưởng thành được hình thành ở các cơ quan lympho ngoại biên thứ phát ở tuổi này. Số lượng tế bào T trong hệ tuần hoàn của thai nhi tăng dần trong ba tháng thứ hai của thai kỳ và đạt mức gần như bình thường khi thai được 30 tuần đến 32 tuần. Khi mới sinh ra, trẻ sơ sinh có bạch cầu lympho tương đương so với người lớn. Tuy nhiên, tế bào T ở trẻ sơ sinh không hoạt động hiệu quả như tế bào T ở người trưởng thành, ví dụ tế bào T sơ sinh có thể không đáp ứng đầy đủ các kháng nguyên và có thể không sản sinh cytokine. Vì vậy, có thể phản ứng viêm (sốt, sưng tại chỗ hoặc đau…ở trẻ sơ sinh không rõ ràng. Tuyến ức hoạt động mạnh nhất trong quá trình phát triển của bào thai và ngay trong giai đoạn sớm sau sinh với mục tiêu huấn luyện tế bào T trưởng thành, tuyến phát triển nhanh chóng ở trẻ sơ sinh khỏe mạnh, đạt đến kích thước cao nhất lúc 10 tuổi và sau đó dần dần biến mất trong các năm sau đó [1], [3].
+ Miễn dịch thụ động do kháng thể từ mẹ truyền sang: Tuy ở thai nhi và sơ sinh các tế bào B có trong tủy xương, máu, gan và lách của bào thai vào tuần thứ 12 của thai kỳ. Lượng rất nhỏ IgM và IgG có thể được phát hiện thấy vào tuần thứ 20 và lượng rất nhỏ IgA có thể được phát hiện thấy vào tuần thứ 30 nên cơ chế bảo vệ bằng cách sinh ra kháng thể không đủ để đáp ứng với sự xâm nhập của các tác nhân ngoại lai. Lúc thai nhi khoảng 22 tuần tuổi, sự vận chuyển IgG qua nhau thai tăng cao hơn để đạt ngưỡng giống mẹ hoặc lớn hơn nhất là ở những trẻ sinh đủ tháng. Sự vận chuyển IgG thụ động từ mẹ qua nhau thai và sự bài tiết IgA và các yếu tố kháng khuẩn trong sữa mẹ (ví dụ như IgG, IgA tiết, bạch cầu, protein bổ thể, lysozyme, lactoferrin) bù đắp cho hệ miễn dịch non nớt của trẻ sơ sinh và tạo khả năng đề kháng đối với nhiều loại vi khuẩn và virus. Theo thời gian, khả năng miễn dịch thụ động này bắt đầu suy yếu, giảm dần khi đứa trẻ từ 3 đến 6 tháng tuổi và gần như mất hoàn toàn sau khi trẻ 6 tháng tuổi [4], [5].
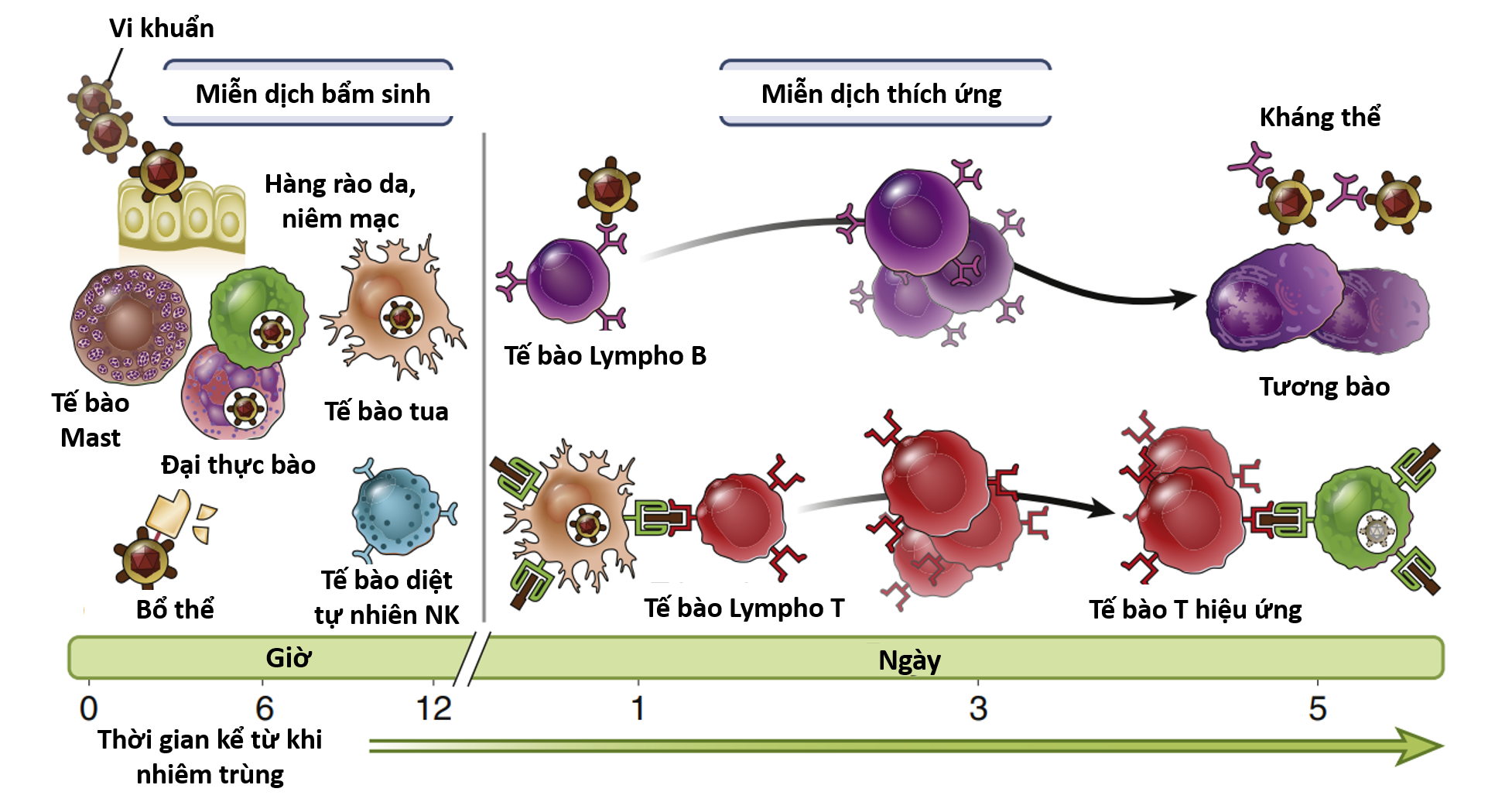
1.2. Miễn dịch thu được hay miễn dịch thích ứng: là miễn dịch có được khi cơ thể tiếp xúc với kháng nguyên (tác nhân gây bệnh), có tính đặc hiệu và hình thành trí nhớ miễn dịch. Đây cũng chính là nguyên lý của chủng ngừa hoặc tiêm phòng vacxin. Đáp ứng miễn dịch đặc hiệu là trạng thái miễn dịch xuất hiện khi cơ thể đã tiếp xúc với kháng nguyên của vi sinh vật gây bệnh (được đưa vào cơ thể khi mắc bệnh, khi tiêm vacxin hay khi nhiễm trùng không triệu chứng). Đáp ứng miễn dịch đặc hiệu là một quá trình rất phức tạp, với sự tham gia của nhiều loại tế bào miễn dịch, có thể tóm lược gồm 3 bước: nhận diện, hoạt hóa và hiệu ứng.
Các tế bào tua sau khi thực bào và tiêu hoá vi sinh vật sẽ thực hiện bước nhận diện các thành phần có tính kháng nguyên của vi sinh vật và trình diện các kháng nguyên này (gọi là tế bào APC: antigen presentation cells) (tức là nhận diện và truyền các thông tin về kháng nguyên) cho các tế bào lympho cư trú tại những hạch bạch huyết gần khu vực kháng nguyên xâm nhập. Tại đây tuỳ vào loại kháng nguyên được trình diện liên kết với kháng nguyên phù hợp tổ chức lớp I hay lớp II trên bề mặt tế bào mà các tế bào có thẩm quyền miễn dịch là Lympho T hoặc B sẽ nhận diện và kích hoạt quá trình đáp ứng tiếp theo.
Nếu kháng nguyên được trình diện liên kết với kháng nguyên phù hợp tổ chức lớp I thì các tế bào Lympho T sẽ nhận diện được, các kháng nguyên này thường là protein. Tế bào lympho T có nguồn gốc từ tủy xương và được biệt hóa ở tuyến ức (Thymus). Trên bề mặt của các tế bào lympho T đều biểu hiện các protein bề mặt (dấu ấn hay CD – cluster of differentiation). Dựa trên các CD bề mặt, các tế bào lympho T được phân thành 2 phân nhóm chính là tế bào T gây độc (T CD8+) và tế bào T hỗ trợ (T CD4+).
Nếu kháng nguyên được trình diện liên kết với kháng nguyên phù hợp tổ chức lớp II thì các tế bào Lympho B sẽ nhận diện được. Người ta gọi lympho bào B đã nhận thông tin là những lympho bào đã được mẫn cảm (hay hoạt hóa), tức là chúng đã được tiếp xúc với kháng nguyên và sẽ biệt hóa để sản xuất ra những chất chống lại đặc hiệu với kháng nguyên đó sau khi trải qua quá trình chọn lọc dòng tế bào B đặc hiệu nhất với kháng nguyên. Những chất đó được gọi là kháng thể. Kháng thể có thể được đổ vào dịch nội môi, đó là kháng thể dịch thể. Với sự có mặt của các tế bào có thẩm quyền miễn dịch đã được kích hoạt, hay sự xuất hiện của kháng thể đặc hiệu thì cơ chế bảo vệ đặc hiệu của cơ thể sẽ hoạt động hiệu quả trong việc chống lại tác nhân xâm nhập và gây bệnh, như vậy chúng ta sẽ đạt được mục tiêu bảo vệ cơ thể [5], [6].
Mới đây, trong nghiên cứu của Deena Gibbons [7], nhóm nghiên cứu đã xác định được những thay đổi nhanh chóng trong quần thể tế bào miễn dịch trong vòng vài giờ sau khi sinh (<4 giờ) về tỷ lệ phần trăm của các tế bào lympho T CD4, CD8 và tế bào diệt tự nhiên NK, trong khi điều này không rõ ràng ở các tế bào phân lập từ máu > 16 giờ sau khi sinh, cho thấy hiệu ứng nhanh chóng, nhất thời của hệ miễn dịch ở trẻ sơ sinh. Ngoài ra, nhóm nghiên cứu nhận thấy rằng ở trẻ sơ sinh, chính sự tăng sinh của tế bào T hiệu ứng (mà không phải tế bào T điều hòa) dưới tác động của tác nhân kích thích đặc hiệu đã hỗ trợ cho tế bào T hiệu ứng để ngay lập tức đáp ứng lại với các kháng nguyên chúng tiếp xúc mà không bị ức chế. Indeed, the specific induction of effector (but not regulatory) T cell proliferation may facilitate an immediate effector T cell response to multiple antigen exposure without inhibition. Điều này cho thấy rằng việc huy động hệ thống miễn dịch là ngay sau khi sinh, có lẽ là một phản ứng đối với việc tiếp xúc đột ngột với môi trường bên ngoài, do đó, sự kích hoạt đáp ứng miễn dịch có thể bắt đầu xảy ra rất sớm ngay sau khi sinh. Đây cũng là cơ sở quan trọng của việc tiêm vacxin ngay khi sơ sinh.
Hình 2. Hoạt động của hệ thống miễn dịch tự nhiên và miễn dịch thích ứng khi có sự xâm nhập của vi sinh vật [5]
- Sự quan trọng và cần thiết của tiêm chủng vacxin viêm gan B ở trẻ sơ sinh
Theo Quyết định số 2620/QĐ-BYT ngày 27 tháng 7 năm 2012 của Bộ trưởng Bộ Y tế, khuyến cáo cách an toàn và hiệu quả nhất để ngăn ngừa lây nhiễm virus viêm gan B và phòng ngừa ung thư gan là tiêm phòng vacxin viêm gan B cho trẻ sơ sinh và việc tiêm vacxin viêm gan B trong vòng 24 giờ đầu sau khi sinh là thời gian vàng để phòng bệnh. Tiêm chủng vacxin viêm gan virus B trong vòng 24 giờ ngay sau sinh cho trẻ sơ sinh để phòng bệnh viêm gan B, ung thư gan, xơ gan về sau [2].
2.1. Tầm quan trọng của việc tiêm vacxin ngừa viêm gan B cho trẻ sơ sinh trong vòng 24 giờ sau sinh
– Viêm gan do virus B là một vấn đề sức khỏe toàn cầu, là tác nhân đứng thứ hai gây ung thư sau thuốc lá và là nguyên nhân của 80% các trường hợp ung thư gan nguyên phát. Theo khuyến cáo của Tổ chức Y tế thế giới, tiêm vắc xin Viêm gan B đủ 3 mũi trong năm đầu đời và tiêm vacxin viêm gan liều sơ sinh trong vòng 24 giờ được chứng minh là chiến lược tối ưu nhất trong việc phòng và kiểm soát bệnh viêm gan B. Vào tháng 9 năm 2005, khu vực Tây Thái Bình Dương đã trở thành khu vực đầu tiên Tổ chức Y tế thế giới đưa ra mục tiêu giảm tỷ lệ nhiễm virus viêm gan B mạn tính xuống dưới 2% ở trẻ 5 tuổi vào năm 2012.
– Việt Nam nằm trong khu vực có tỷ lệ lưu hành bệnh viêm gan B cao, nằm trong nhóm có tỷ lệ người nhiễm virus viêm gan B cao của thế giới (10- 20%).. Tiêm vacxin viêm gan B cho trẻ trong vòng 24h đầu sau khi sinh sẽ phòng được lây truyền từ mẹ sang con từ 80% – 95%. Nếu tiêm muộn, việc phòng lây truyền từ mẹ sang con sẽ ít hiệu quả. Chương trình Tiêm chủng mở rộng của Việt Nam đã bắt đầu triển khai tiêm vacxin viêm gan B từ năm 1997, đến năm 2003 được bao phủ cho trẻ em <1 tuổi trên toàn quốc và từ năm 2006 áp dụng lịch tiêm vacxin viêm gan B liều sơ sinh trong vòng 24 giờ
– Đường lây truyền của virus viêm gan B qua 3 con đường là: 1) do bị phơi nhiễm với máu hoặc dịch cơ thể của người mang virus viêm gan B, tiêm chích hoặc sử dụng các sản phẩm của máu chưa được kiểm soát; 2) hoặc quan hệ tình dục không an toàn; và 3) là lây truyền từ mẹ sang con. Ở các quốc gia thuộc nhóm nhiễm virus viêm gan B cao thì đường lây truyền từ mẹ sang con là đường lây chủ yếu nhất.
– Thai nhi có nguy cơ nhiễm virus viêm gan B là 30-40% nếu thai phụ mang virus viêm gan B. Lây truyền từ mẹ sang con có thể diễn ra từ khi thai nhi còn trong tử cung, lúc sinh do phơi nhiễm với đường sinh dục và máu của người mẹ hoặc sau khi sinh do tiếp xúc và bú sữa mẹ. Đặc biệt, nguy cơ lây truyền từ mẹ sang thai nhi của bà mẹ trong giai đoạn virus đang hoạt động (HBeAg dương tính) sẽ tăng rất cao (85-90%). Nhiều nghiên cứu chỉ ra rằng, hiệu quả bảo vệ đối với trẻ sơ sinh khi được tiêm ngừa viêm gan virus B là 95% và phòng ngừa hầu hết các trường hợp lây truyền xảy ra tại thời điểm sinh hoặc ngay trước khi sinh.
– Ngoài ra, trẻ em cũng có thể rất dễ bị nhiễm virus viêm gan B do bị lây nhiễm từ mẹ đang mắc bệnh hoặc khi da, niêm mạc của trẻ bị tổn thương mà tiếp xúc với bạn bè, người thân hoặc vật dụng có mang virus viêm gan B.
– Nhiều nghiên cứu chỉ ra rằng, nhiễm virus viêm gan B ở độ tuổi càng nhỏ thì nguy cơ xơ gan và ung thư gan càng cao. Sau khi nhiễm virus viêm gan B cấp sẽ có > 90% trẻ em diễn tiến sang tình trạng mạn tính trong khi đó ở người lớn thì chỉ có < 5% người lớn diễn tiến sang mạn tính. Có 5-10% người nhiễm virus viêm gan B mạn tính bị ung thư gan, > 30% bị viêm gan B mạn tính diễn tiến đến xơ gan.
– Hoạt động của hệ miễn dịch ở trẻ sơ sinh đã đủ năng lực bảo đảm tạo ra các đáp ứng miễn dịch hiệu quả phòng ngừa được tác nhân xâm nhập như vacxin, vi khuẩn, virus…
Những lý do nêu trên chính là cơ sở khoa học cho việc cần phải tiêm vacxin phòng bệnh viêm gan B cho trẻ trong vòng 24 giờ sau sinh. Vacxin sẽ giúp cơ thể trẻ tạo ra sức đề kháng lại chống virus viêm gan B, bảo vệ trẻ không bị bệnh nếu trẻ có tình cờ nhiễm nó trong suốt cuộc đời.
2.2. Chỉ định và thực hiện tiêm chủng
– Mũi tiêm vacxin virus viêm gan B lúc sơ sinh được thực hiện tại các nhà hộ sinh, khoa sản các bệnh viện hay phòng sơ sinh của khoa Nhi.
– Đối tượng: trẻ sơ sinh có các dấu hiệu sinh tồn bình thường như ổn định nhịp thở, môi hồng, bú tốt;
– Thời gian tiêm: tiêm trong vòng 24h đầu sau khi sinh.
– Vắc xin: sử dụng vắc xin viêm gan B đơn giá đã được Bộ Y tế cho phép lưu hành.
– Đường, tiêm: Tiêm bắp, vị trí 1/3 giữa, mặt ngoài đùi,
– Liều tiêm: 01 mũi 0,5ml (10mcg).
– Bảo quản vắc xin: vắc xin phải được bảo quản ở nhiệt độ từ +2°C đến + 8°C trong tủ lạnh riêng hoặc phích vacxin. Không được làm đông băng vacxin.
2.3. Lưu ý sàng lọc trước tiêm và theo dõi những phản ứng sau tiêm chủng
– Trẻ phải được khám sàng lọc xác định tình trạng sức khỏe đủ điều kiện tiêm.
– Theo dõi những phản ứng sau tiêm: Đa số trẻ gặp phản ứng nhẹ sau tiêm vacxin, một số ít trẻ quấy khóc hoặc sốt, sưng đau tại chỗ tiêm.
– Trẻ sẽ được hoãn tiêm trong vòng 24 giờ sau sinh trong các trường hợp:
+ Trẻ mắc các bệnh cấp tính, đặc biệt là các bệnh nhiễm trùng.
+ Trẻ sốt ≥ 37,5oC hoặc hạ thân nhiệt ≤ 35,5oC (đo nhiệt độ tại nách).
+ Trẻ mới dùng các sản phẩm globulin miễn dịch, trừ trường hợp trẻ đang sử dụng globulin miễn dịch điều trị viêm gan B.
+ Trẻ đang hoặc mới kết thúc đợt điều trị thuốc corticoid (uống, tiêm).
+ Trẻ có cân nặng < 2000g.
2.4. Tiêm nhắc lại
Ngoài tiêm vacxin lúc mới sinh ra, trẻ cần được tiêm thêm vacxin phòng bệnh viêm gan B ở những thời điểm tiêm chủng các loại vacxin của chương trình tiêm chủng mở rộng là 2, 3, 4 tháng tuổi.
Tiêm vắc xin là biện pháp phòng bệnh tốt nhất hiện nay, vacxin viêm gan B cho trẻ sơ sinh là một chương trình tiêm chủng quan trọng của ngành y tế nhằm đạt được mục tiêu giảm tỷ lệ nhiễm virus viêm gan B mạn tính xuống dưới 2% ở trẻ 5 tuổi theo khuyến cáo của Tổ chức Y tế thế giới cho khu vực Tây Thái Bình Dương, tỷ lệ trẻ sơ sinh được liêm vacxin viêm gan B trong vòng 24h sau sinh phải đạt ≥ 65% và cần duy trì tỉ lệ ≥ 90% trẻ dưới 1 tuổi được tiêm 3 mũi vacxin viêm gan B.
TÀI LIỆU THAM KHẢO
- Trần Thanh Loan, Trần Đình Bình, Piero Musiani, Guido Forrni (2019). Miễn dịch học cơ bản, Nhà Xuất bản Đại học Huế, 2019, trang 1-4, 209-215.
- Bộ Y tế (2021). Quyết định số 2620/QĐ-BYT về việc ban hành “Hướng dẫn triển khai tiêm vacxin viêm gan B liều sơ sinh”, ngày 27 tháng 07 năm 2012.
- Kampmann B, Jones CE. (2015). Factors influencing innate immunity and vaccine responses in infancy. Phil. Trans. R. Soc. B 370: 20140148.
http://dx.doi.org/10.1098/rstb.2014.0148
- Ofer Levy (2007). Innate immunity of the newborn: Basic mechanisms and clinical correlates. Nature reviews. Immunology7(5):379-90 DOI:10.1038/nri2075
5.. Ngô Viết Quỳnh Trâm, Trần Đình Bình (Chủ biên) (2021). Giáo trình Vi sinh vật Y học. Vacxin và Huyết thanh, Nhà Xuất bản Đại học Huế, 2021.
- Abbas, A.K., Lichtman, A.H. and Pillai, S. (2015) Cellular and Molecular Immunology. 8th Edition, Elsevier Saunders, Philadelphia, 1:4.
- Gaayathri Ariyakumar , Sarah Gee, Abhishek Das, Shraddha Kamdar, Rachel M. Tribe and Deena L. Gibbons (2022). Activation of Lymphocytes in Healthy Neonates Within Hours of Birth. Frontiers in Immunology, Volume 13 – 2022 https://doi.org/10.3389/fimmu.2022.883933